Медицинским центром иммунокоррекции им. Р.Н. Ходановой накоплен немалый опыт в лечении фурункулеза. Современные технологии, ответственность и профессиональные качества специалистов помогли справиться с этой болезнью не одной сотне пациентов. Настоящий справочный материал представляет течение болезни и проверенные временем методы профилактики и лечения фурункулеза.
Фурункул — это острое гнойно-некротическое воспаление волосяного фолликула и окружающей его соединительной ткани. Вызывает развитие фурункула золотистый, реже белый стафилококк. Важную роль в возникновении фурункулеза играют экзогенные и эндогенные предрасполагающие факторы. Экзогенными факторами являются повреждения кожи (расчесы, ссадины, дерматит и др.), загрязнение ее частицами пыли, угля и т.д., пиодермия; эндогенными — эндокринные нарушения (сахарный диабет, ожирение), нарушение обмена (гиповитаминоз, анемия), алкоголизм, переохлаждение и др. О фурункулезе говорят при множественном и рецидивирующем появлении и развитии фурункулов. Часто фурункулез возникает на фоне сопутствующего сахарного диабета.
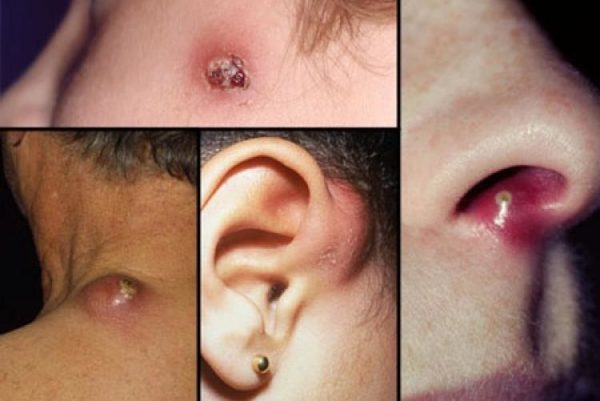
Фурункул может развиться на любом участке кожи, где имеются волосяные фолликулы. Наиболее частая локализация — лицо, кожа шеи, тыла кистей, поясницы. Вначале появляется плотный ярко-красного цвета воспалительный инфильтрат, возвышающийся над уровнем кожи небольшим конусом. Больные отмечают легкий зуд, умеренные боли. По мере развития фурункула инфильтрат увеличивается, нарастает гиперемия, присоединяется периферический отек. На 3 — 4-й день в центре инфильтрата появляются некроз и размягчение тканей, которые приобретают зеленоватый цвет, и формируется некротический стержень фурункула. В этот период боли резко усиливаются, особенно при локализации в физиологически активной области (например, в области сустава), возможны повышение температуры тела, головная боль, недомогание. При благоприятном течении через 2 — 3 дня гнойно-некротический стержень самостоятельно отторгается с образованием глубокой умеренно кровоточащей раны. Еще спустя 2 — 3 дня рана заживает. При стертом течении процесса образуется болезненный инфильтрат без нагноения и некроза. При абсцедирующем фурункулезе гнойно-некротический процесс распространяется за пределы волосяного фолликула с развитием гнойной полости или флегмоны. Одиночные фурункулы обычно не вызывают общей реакции и не дают осложнений, однако у больных сахарным диабетом возможно тяжелое течение процесса. Фурункулез может осложниться лимфангиитом, регионарным лимфаденитом, тромбофлебитом.
Гистология
В дерме и подкожной основе обнаруживают воспалительный инфильтрат из круглоклеточных элементов, в центре — некроз и разрушенные лейкоциты. В перифолликулярном инфильтрате находят лейкоциты, фибробласты и оседлые макрофагоциты. Наличие некротического стержня помогает отличить фурункул от псевдофурункула и фолликулита.
Лечение фурункулеза состоит из местного и общего лечения.
Состоит в тщательном туалете кожи вокруг очага воспаления — протирании 70% раствором этилового спирта, 2% спиртовым раствором салициловой кислоты или смазывании 1 — 3% спиртовым раствором метиленового синего или бриллиантового зеленого. Волосы вокруг инфильтрата на волосистой части головы и шее тщательно выстригают. В самом начале процесса иногда его можно оборвать смазыванием 5% спиртовым раствором йода. Применяют обкалывание инфильтрата растворами антибиотиков с новокаином или электрофорез антибиотиков, что иногда позволяет предупредить абсцедирование. Местно на зону намечающегося гнойно-некротического стержня в центре фурункула накладывают кристаллический салициловый натрий или салициловую кислоту и фиксируют сухой повязкой, что способствует ускоренному отторжению стержня (кератолитическое действие). При абсцедирующем фурункулезе под местной анестезией производят вскрытие абсцесса и тщательное удаление гнойно-некротических масс. После отторжения стержня или удаления некротических масс рану обрабатывают растворами антисептиков (перекись водорода, фурацилин 1:5000) и накладывают повязку с протеолитическими ферментами или с мазью (тетрациклиновой, эритромициновой, гентамициновой, синтомициновой).
После очищения раны от гнойно-некротических масс применяют мазевые повязки (винилин, 5% синтомициновая эмульсия); перевязки меняют через день. Назначают физиотерапевтические процедуры: УФ-облучение, УВЧ-терапию, соллюкс и др. При локализации фурункулов на конечности (ногах, руках) рекомендуется обеспечить ее покой. Опасно и поэтому категорически запрещается выдавливание содержимого фурункула и массаж в области очага воспаления.
При наличии больших фурункулов, при фурункулах на лице, голове, шее, а также при развившемся фурункулёзе наряду с местным лечением проводится общая специфическая и неспецифическая терапия: инъекции антибиотиков, стафилококкового анатоксина, аутогемотерапия, протеинотерапия, витаминотерапия и др.
Пенициллин 800 000–1 000 000 ЕД в сутки, по 100 000 ЕД через 3 часа.
Сульфаниламидные препараты назначаются по 3–4 г в сутки в течение 5–6 дней.
Наиболее эффективна комбинированная терапия антибиотиками и иммунологическими препаратами.
Стафилококковый антифагин в возрастающих дозах по 0,2–0,4–0,6–0,8–1,0–1,2–1,4–1,6–1,8–2,0 мл.
Назначаются витамины: ретинол, аскорбиновая кислота, тиамин или пивные дрожжи (группа витамина В).
Больным фурункулами и фурункулёзом необходимо придерживаться определённой диеты: ограничить количество углеводов в пище, исключить спиртные напитки, острые приправы, сладости.
При фурункулезе обычно проводятся следующие анализы крови:
· Клинический анализ крови
· Общий анализ мочи
· Биохимический анализ крови (общий белок, билирубин об щий, АЛТ, ACT , глюкоза крови, щелочная фосфатаза )
В случае возможного иммунодефицитного состояния может потребоваться
· Комплексная оценка иммунного статуса
При рецидивирующем фурункулезе показаны общеукрепляющая терапия, специфическая иммунотерапия (антистафилококковый гамма-глобулин и стафилококковый анатоксин). Применяют также УВЧ-терапию, УФ-облучение, аутогемотерапию, общеукрепляющее лечение, гамма-глобулин, стафилококковый анатоксин. Антибиотики и сульфаниламидные препараты применяют при выраженном воспалительном инфильтрате и повышенной температуре.
Медикаментозные методы лечения фурункулеза достаточно эффективны при лечении единичных фурункулов. В случае многочисленных фурункулов, частых рецидивах, при развитии заболевания на фоне иммунодефицитного состояния или при нарушениях системы врожденного иммунитета применение лекарственных средств, как правило, оказывается мало эффективным, поскольку в этом случае необходимо использование иммуномодуляторов, устраняющих дисбаланс иммунной системы.
Самым эффективным иммуномодулятором такого спектра действия является препарат аутологичной крови , получаемый из собственной крови пациента по методу Р.Н.Ходановой. Этот препарат вводится подкожно в рефлексогенные зоны.
На сегодняшний день доказано, что клетки собственной крови в состоянии гипоосмоса оказывают настоящий иммуномодулирующий эффект – стимулируют борьбу с инфекцией и подавляют аутоиммунную реакцию. Активация клеток крови в состоянии гипоосмоса происходит за счет модификации клеточной мембраны. В результате лечения в 3 – 5 раз увеличивается скорость гемопоэза (созревания лимфоцитов из стволовых клеток костного мозга), повышается фагоцитарная активность макрофагов, моноцитов и нейтрофилов, нормализуется соотношение белков комплемента (белков системы врожденного иммунитета), что повышает сопротивляемость организма к бактериальным инфекциям. Кроме того, нормализуется соотношение клеток иммунной системы хелперы/супрессоры.
В ходе лечения после 4 – 5 процедур, даже если происходит появление новых фурункулов, область инфильтрата и некроза тканей будет небольшой, а их созревание и отторжение гнойно-некротического стержня произойдет в течение 1 – 2 дней. В случае уже имеющихся фурункулов они не переходят в абсцедирующую форму.
Для фурункулеза легкой и средней степени тяжести для полного излечения достаточно стандартного курса из 9 процедур. При очень тяжелой форме фурункулеза (когда новые фурункулы появляются практически ежедневно) проводится более длительный курс процедур или применяется индивидуальный курс лечения. Однако и в этом случае достигается практически 100 % результат.
Метод гемопунктуры не имеет побочных эффектов.
За более чем 20 лет существования центра наши врачи получили немалую практику в лечении фурункулеза. Медицинские аспекты течения болезни на различных стадиях заболевания хорошо знакомы нашим специалистам. Все эти наработки и приобретенный опыт преследуют только одну цель – облегчение страданий пациентов и возврат их к здоровой и полноценной жизни.
Заявка на прием
Заполните все обязательные поля, пожалуйста
Рецидивирующий фурункулез – это воспалительно-гнойный патологический процесс. Для него характерно поражение глубинных слоев эпидермиса. Он характеризуется частыми, длительными и вялотекущими обострениями, проявления которых можно купировать при помощи антибактериальных препаратов.
Причины
Хронический фурункулез, который склонен к рецидивам, развивается в случае поражения волосяного фолликула, имеющего гнойно-некротический характер. Фурункулы в данном случае могут быть единичными и множественными.
Чаще всего такая форма патологии диагностируется у детей и молодых людей.
Развитие рецидивирующей формы фурункулеза обусловлено целым рядом провоцирующих причин. К ним необходимо отнести следующее:
- Поражение золотистым стафилококком. Этот патогенный возбудитель является причиной описываемого заболевания в 60-97% случае. Гораздо реже хронический фурункулез развивается из-за эпидермального стафилококка.
- Поражение стрептококками групп А и В.
- Инфицирование кожных покровов при появлении на них ран и ссадин.
- Общее снижение уровня иммунной защиты организма, что может быть обусловлено наличием инфекционных процессов, врожденными или приобретенными иммунодефицитами.
- Продолжительная терапия гормоносодержащими препаратами, особенно в том случае, если лекарственное средство было подобрано некорректно.
- Сахарный диабет.
- Хроническое повреждение кожи (например, при трении одеждой, регулярных контактах с химикатами).
- Наличие очагов хронической инфекции, локализация которых может быть разнообразной. В большинстве случаев, к ним относятся инфекционные заболевания ЛОР-органов: хронические гайморит и тонзиллит, а также фарингит.
- Болезни органов мочевыводящей системы.
- Заболевания органов желудочно-кишечного тракта.
- Патологии щитовидной железы.

Это далеко не полный перечень возможных патологий, которые могут спровоцировать развитие фурункулеза, протекающего в хронической форме. Связано это с тем, что заболевание имеет сложный характер и до сих пор не изучено исчерпывающим образом.
Фурункул в данном случае возникает как результат гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Чаще всего эти новообразования располагаются на кожных покровах бедер, ягодиц, шеи, плеч.
Признаки обострения патологии
Определить обострение хронического фурункулеза можно по следующим характерным признакам:
- Появление фурункулов, которые внешне напоминают узел. Это – участок над кожей, своеобразное выпячивание. В течение нескольких дней фурункулы созревают, после чего вскрываются. Когда это происходит, наружу изливается гной. После этого на участке кожи образуется язва, которая рубцуется довольно быстро. Весь процесс, от начала формирования до стадии рубцевания, занимает в среднем 14 дней.
- Увеличение регионарных лимфатических узлов.
- Симптомы общей интоксикации: повышение температуры тела, головные боли, общая слабость, повышенное потоотделение. Указанные проявления характерны для тяжелой и средней степеней рецидивирующего фурункулеза.

Периоды обострения при указанном воспалительном процессе длятся около 14-21 дня.
У лиц с нарушениями иммунного статуса в случае лимфогенного распространения инфекции могут развиваться остеомиелит, флегмона, язвенная пиодермия.
Одним из опаснейших осложнений механического воздействия на фурункулы, которые образовались на участке носогубного треугольника, является гнойный менингит. Именно поэтому ни в коем случае нельзя пытаться самостоятельно выдавливать эти кожные новообразования.
Помимо гнойного менингита к опасным последствиям этого заболевания следует отнести сепсис, при котором формируются гнойники в различных внутренних органах, воспаление лимфоузлов, расположенных рядом с пораженным участком, образование грубого коллоидного рубца.
Лабораторная диагностика
Чтобы диагностировать воспалительный процесс, необходимо обратиться в медицинское учреждение.
Первое, что необходимо сделать – сдать анализы. Осуществляют забор кала, крови и мочи в целях дальнейшего исследования указанных материалов.
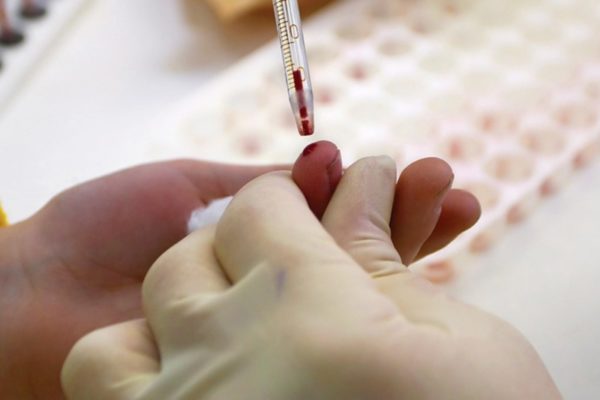
К методам лабораторной диагностики необходимо отнести:
- клинический анализ крови;
- исследование крови на наличие гепатита;
- общий анализ мочи;
- изучение крови на предмет ВИЧ и RW;
- оценка уровня гормонов, синтезируемых щитовидной железой;
- посев содержимого, полученного из фурункула, на чувствительность к антибиотикам;
- исследование кала бактериологического характера.
При необходимости могут быть назначены повторные обследования.
Методы инструментальной диагностики
К другим методам, позволяющим выявить заболевание и имеющим инструментальный характер, относят следующее:
- рентгенографическое исследование придаточных пазух носа и органов грудной клетки;
- УЗИ органов брюшной полости;
- ЭКГ;
- УЗИ щитовидной железы.
Также при наличии клинических проявлений невыясненного характера могут быть назначены дополнительные мероприятия по обследованию пациента.

Методы лечения при рецидивирующем фурункулезе
Характер терапии при хроническом фурункулезе зависит от того, какая степень тяжести патологического процесса была обнаружена.
Пациентам, страдающим от указанной патологии, рекомендуют следующие препараты:
- Иммуномодуляторы. Поскольку на фоне ослабленного иммунитета риск рецидива заболевания повышается в несколько раз, больному требуется иммунотерапия. Обычно при таком диагнозе рекомендуют введение стафилококковой вакцины. В периоды ремиссии могут назначаться такие иммуномодулирующие препараты, как Ликопид, Полиоксидоний.
- Антибактериальные препараты в лекарственной форме таблеток. Вид лекарства определяется в каждом случае индивидуально, в соответствии с особенностями возбудителя и его чувствительностью к отдельным видам антибиотиков. При рецидивирующем фурункулезе назначают Азитромицин, Аугментин, Цефтриаксон. Принимать таблетки следует в течение 7-10 дней перорально. Крайне редко используются антибиотики в виде растворов для внутримышечного или внутривенного введения.
- Лекарственные средства местного применения. Если патологический процесс в период обострения сопровождается умеренной воспалительной реакцией, рекомендуется обрабатывать фурункулы на коже антисептическими веществами – зеленкой, йодом или этиловым спиртом в концентрации 70%.

Начинать лечение при фурункулезе рецидивирующего характера следует только после консультации со специалистом.
Профилактика обострений
Чтобы снизить риск рецидивов фурункулеза при хроническом течении, следует:
- укреплять иммунитет; сделать это можно с помощью систематического закаливания, занятий спортом, прогулок на свежем воздухе;
- использовать местные препараты по уходу за кожными покровами;
- соблюдать правила личной гигиены;
- избегать переохлаждения;
- обязательно обрабатывать антисептиками кожные покровы при появлении на них повреждений;
- в случае сахарного диабета контролировать его течение;
- избегать контакта с химическими и другими раздражающими веществами.
При первых проявлениях заболевания необходимо обращаться к врачу, чтобы не запустить процесс и не вызвать опасных для здоровья и жизни осложнений.
Общие рекомендации по укреплению здоровья
Крепкий иммунитет – залог устойчивости организма к возбудителям различных патологий. Чтобы укрепить здоровье, следует:
- отказаться от вредных привычек;
- питаться правильно, соблюдая баланс жиров, белков и углеводов;
- контролировать вес, а также уровень артериального давления, сахара и холестерина в крови;
- чаще бывать на свежем воздухе;
- закалять организм;
- ограждать себя от стрессовых и других негативных факторов;
- заниматься посильными физическими нагрузками;
- принимать витаминные комплексы, особенно – в осенне-весенний периоды;
- проводить процедуры по очищению организма. С этой задачей отлично справятся разгрузочные дни.
Рецидивирующий фурункулез – воспалительный процесс, который характеризуется поражением глубоких слоев кожи. Внешне болезнь выражается в формировании гнойников. В периоды обострения необходимо использовать специфические лекарственные средства. Меры профилактики помогут продлить период ремиссии.
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез. Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса при фурункулезе классифицируется по степени тяжести.
Тяжелая степень фурункулеза: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести фурункулеза— одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести фурункулеза— одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с хроническим фурункулезом.
Причины фурункулеза
Основным этиологическим фактором хронического фурункулеза считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже фурункулез вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
Хронический фурункулез имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих хроническим фурункулезом. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм.
У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных фурункулезом характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель фурункулеза при попадании в кожу вызывает «каскад» защитных реакций.
При хроническом фурункулезе выявляются нарушения практически всех звеньев иммунной системы. По данным Н. Х. Сетдиковой, 71,1% больных фурункулезом имели нарушения фагоцитарного звена иммунитета, что выражалось в снижении внутриклеточной бактерицидности нейтрофилов, дефектах образования активных форм кислорода. Дефекты, приводящие к нарушению миграции гранулоцитов, могут приводить к хроническим бактериальным инфекциям, что продемонстрировали в своей работе Kalkman и соавторы в 2002 г. Дефекты утилизации патогенов внутри фагоцитов могут быть обусловлены разными причинами и иметь тяжелые последствия (так, например, дефект НАДФН-оксидазы приводит к незавершенному фагоцитозу и развитию соответствующей тяжелой клинической картины).
Низкие показатели уровня сывороточного железа, возможно, могут обусловливать снижение эффективности оксидативного киллинга патогенных микроорганизмов нейтрофилами. Рядом авторов выявлено снижение общего количества Т-лимфоцитов периферической крови. Как правило, у больных ХРФ снижено количество CD4-лимфоцитов (у 20–50% пациентов) и повышено количество CD8-лимфоцитов (у 14–60,4% пациентов).
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика хронического рецидивирующего фурункулеза
Исходя из вышеуказанных патогенетических особенностей фурункулеза алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы.
Обязательное лабораторное исследование при симптомах фурункулеза:
клинический анализ крови;
общий анализ мочи;
биохимический анализ крови (общий белок, белковые фракции, общий билирубин, мочевина, креатинин, трансаминазы — АСТ, АЛТ);
RW, ВИЧ;
анализ крови на наличие гепатита В и С;
посев содержимого фурункула на флору и чувствительность к антибиотикам;
гликемический профиль;
иммунологическое обследование (фагоцитарный индекс, спонтанная и индуцированная хемилюминесценция (ХЛ), индекс стимуляции (ИС) люминолзависимой хемилюминесценции ЛЗХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G, аффинность иммуноглобулинов);
бактериологическое исследование фекалий;
анализ кала на яйца глистов;
посев из зева на флору и грибы.
Дополнительное лабораторное исследование при симптомах фурункулеза:
определение уровня гормонов щитовидной железы (Т3,Т4, ТТГ, АТ к ТГ);
определение уровня половых гормонов (эстрадиол, пролактин, прогестерон);
посев крови на стерильность трехкратно;
посев мочи (по показаниям);
посев желчи (по показаниям);
определение базальной секреции;
иммунологическое обследование (субпопуляции Т-лимфоцитов, В-лимфоциты);
общий IgE.
Инструментальные методы обследования при симптомах фурункулеза:
гастроскопия с определением базальной секреции;
УЗИ органов брюшной полости;
УЗИ щитовидной железы (по показаниям);
УЗИ женских половых органов (по показаниям);
дуоденальное зондирование;
функции внешнего дыхания;
ЭКГ;
рентгенография органов грудной клетки;
рентгенография придаточных пазух носа.
Консультации специалистов при симптомах фурункулеза: отоларинголога, гинеколога, эндокринолога, хирурга, уролога.
Лечение хронического рецидивирующего фурункулеза
Тактика лечения больных хроническим рецидивирующим фурункулезом определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения фурункулеза требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.).
При выявлении у больных фурункулезом латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных хроническим фурункулезом все чаще используют препараты, оказывающие корригирующее действие на иммунную систему. Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения хронического фурункулеза рекомендовано применение следующих иммуномодуляторов.
При наличии изменений фагоцитарного звена иммунитета целесообразно назначение полиоксидония по 6-12 мг внутримышечно в течение 6-12 дней.
При снижении аффинности иммуноглобулинов — галавит 100 мг № 15 внутримышечно.
При снижении уровня В-лимфоцитов, нарушении соотношения CD4/CD8 в сторону уменьшения показано применение миелопида по 3 мг в течение 5 дней внутримышечно.
При снижении уровня IgG на фоне тяжелого обострения фурункулеза при клинической неэффективности применения галавита используются препараты иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин).
В период ремиссии возможно назначение следующих иммуномодуляторов.
Полиоксидоний 6-12 мг внутримышечно в течение 6-12 дней — при наличии изменений фагоцитарного звена иммунитета.
Ликопид 10 мг в течение 10 дней перорально — при наличии дефектов образования активных форм кислорода.
Галавит 100 мг № 15 внутримышечно — при снижении аффинности иммуноглобулинов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение хронического фурункулеза остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к лечению хронического фурункулеза.
В настоящее время продолжается поиск новых иммуномодулирующих препаратов, способных оказывать положительное влияние на течение воспалительного процесса при фурункулезе. Проводятся клинические испытания новых отечественных иммуномодуляторов, таких, как серамил, неоген. Серамил является синтетическим аналогом эндогенного иммунорегуляторного пептида — миелопептида-3 (МП-3). Серамил применялся в составе комплексного лечения больных фурункулезом как в стадии обострения, так и в стадии ремиссии по 5 мг № 5 внутримышечно. После лечения препаратом отмечались нормализация уровня В-лимфоцитов, а также снижение уровня СD8-лимфоцитов. Выявлено значительное удлинение сроков ремиссии заболевания (до 12 мес у 30% пациентов).
Неоген является синтетическим трипептидом, состоящим из L-аминокислотных остатков изолецитина, глютамина и триптофана. Неоген применялся в составе комплексной терапии, проводимой больным хроническим фурункулезом. Внутримышечные инъекции препарата неогена проводились по 1 мл 0,01% раствора 1 раз в сутки ежедневно, курс — 10 инъекций.
Применение неогена в комплексной терапии больных хроническим фурункулезом на стадии ремиссии заболевания вызывает достоверную нормализацию изначально измененных иммунологических показателей (относительного и абсолютного количества лимфоцитов, относительного количества CD3+, CD8+, CD19+, CD16+-лимфоцитов, поглотительной способности моноцитов по отношению к St. aureus) и увеличение показателей спонтанной ХЛ и аффинности анти-ОАД-антител, количества HLA-DR+-лимфоцитов, а следовательно, позволяет продлить период ремиссии заболевания по сравнению с группой контроля.
Таким образом, из вышеизложенного следует, что хронический фурункулез протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с хроническим фурункулезом необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов.
Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции. Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.





