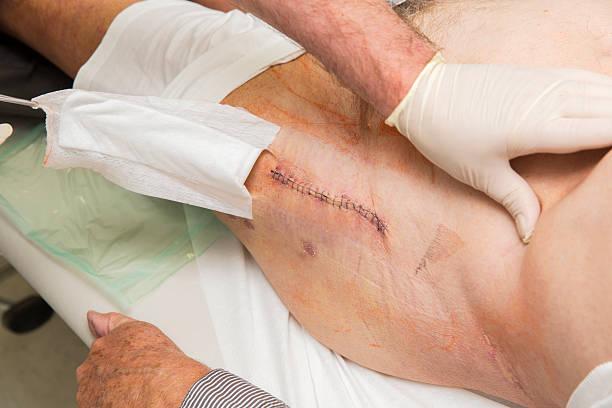
Воспаление швов после операции – проблема, которая заставляет людей понервничать. Ведь зачастую проблемы с заживающим рубцом начинаются уже после выписки из больницы, и сразу обратиться к врачу не получается. Почему шов может воспалиться, когда следует бить тревогу, и что делать в таком случае?
Возможные причины воспаления швов
Когда хирург соединяет края раны и фиксирует их шовным материалом, начинается процесс заживления. Постепенно на границе происходит образование новой соединительной ткани и фибробластов – специальных клеток, которые ускоряют регенерацию. На ранке в это время формируется защитный эпителий, который препятствует проникновению внутрь микробов и бактерий. Но если в рану попала инфекция, шов начинает гноиться.
Воспаление послеоперационного шва может начаться из-за нарушения последовательности и полноты протекания этого процесса. Если на этапе сшивания раны будет нарушена стерильность, патогенные микроорганизмы уже будут развиваться в ней и рано или поздно спровоцируют воспалительный процесс.

Расхождение швов ввиду недостаточного стягивания узлов или перенапряжения пациента – это тоже распространенный фактор проблем с послеоперационной раной. Она раскрывается, начинает кровоточить, а внутрь попадают микробы. То же может произойти, если пациент случайно (или специально – бывают и такие прецеденты) сорвет корочку из защитного эпителия.
Кстати! Иногда швы (шрамы) после хирургической операции воспаляются даже у самых добросовестных и ответственных пациентов без видимых причин. Например, из-за низкого иммунитета, пожилого возраста, наличия хронических заболеваний. Все эти факторы увеличивают риски возникновения проблем с послеоперационными ранками.
Симптомы воспаления шва
Некоторые впечатлительные пациенты пугаются, если шов немного краснеет, и сразу пытаются чем-то его помазать или забинтовать. Также есть категория больных, которые, напротив, не обращают внимания на какие-то изменения, считая, что все нормально. Поэтому каждый человек, перенесший операцию, должен знать основные симптомы воспаления шва:
- покраснение кожи;
- отечность тканей;
- локальные боли (ноющие, распирающие, усиливающиеся при натяжении кожи);
- кровотечение, которое не останавливается;
- нагноение послеоперационного шва: выделение белого или желтого дурно пахнущего налета;
- повышение температуры, лихорадка, озноб;
- учащение сердцебиения;
- повышение давления.
Говорить о воспалении можно только в том случае, если обнаруживается 5 и более перечисленных симптомов. Лихорадка без покраснения и нагноения – признак другого заболевания. Равно как и небольшое кровотечение и отечность без повышения температуры может оказаться всего лишь временным явлением, вызванным механическим повреждением шва (резко сдернули бинт, задели ранку одеждой, случайно расчесали и т.д.).

Что делать при воспалении шва
Если все симптомы налицо, и это действительно воспалительный процесс, нужно сразу обратиться к хирургу. При наличии высокой температуры необходимо вызвать скорую помощь. Если признаков интоксикации пока нет, можно обратиться к врачу, который проводил операцию, либо к хирургу по месту жительства.
Перед тем как отправляться в поликлинику, нужно наложить на шов повязку, чтобы избежать еще большего воспаления. Для этого сначала рану промывают перекисью водорода. Но тереть ее ни в коем случае нельзя: достаточно просто полить на шов и убрать образовавшуюся пенку стерильным бинтом промакивающими движениями. Затем нужно наложить повязку с противовоспалительным средством. Если ранка мокнет, желательно использовать гель (например, Солкосерил, Актовегин); если сохнет – мазь (Левомеколь, Банеоцин).
Внимание! Перед походом в поликлинику не рекомендуется пользоваться фукорцином и зеленкой, т.к. эти антисептики окрашивают кожу, и врач не сможет визуально оценить интенсивность гиперемии или определить цвет выделений из раны.
Профилактика воспаления швов после операции
Чтобы послеоперационный шов не покраснел, не загноился и не воспалился, нужно четко соблюдать правила ухода за ним. Об этом рассказывает врач; также советы дают медсестры во время перевязок. Ничего сложного в этом нет, к тому же после выписки из больницы послеоперационные швы имеют уже вполне «человеческий» вид, и пациенту остается лишь поддерживать их в нормальном состоянии.
- Использовать только те наружные средства, которые прописал врач. Потому что в зависимости от характера ранки и ее расположения не все мази и гели можно применять.
- Применение народных средств должно быть обговорено с врачом.
- Избегать перенапряжения того участка тела, где наложены швы.
- Беречь шов: не тереть его мочалкой, не расчесывать, не натирать одеждой.
- Проводить домашние перевязки чистыми руками с использованием стерильных материалов.
Если проблемы все-таки появились, и в течение 1-2 суток не наступило улучшения (кровь не остановилась, гной продолжает выделяться, появляется слабость), необходимо сразу обращаться к врачу. Это поможет избежать инфекции и развития осложнений в виде некрасивых рубцов, увеличения раневой поверхности, некрозов и др.
Дата последнего обновления 23.06.2019
Гной в послеоперационной ране говорит о развитии инфекционных осложнений. В ортопедии и травматологии они тяжело поддаются лечению и приводят к инвалидизации пациентов. Парапротезные инфекции обусловливают увеличение срока пребывания в стационаре и требуют затрат на борьбу с ними.

Инфекции после эндопротезирования бывают поверхностными или глубокими, острыми или хроническими, развиваться в раннем или позднем послеоперационном периоде. Воспалительный процесс может затрагивать только мягкие ткани нижней конечности или распространяться на прооперированный сустав.
Если после эндопротезирования у вас появился гной в шраме, повысилась температура и возникли боли в ноге – немедленно идите к врачу. Тот осмотрит вас, назначит нужные исследования и выяснит, насколько тяжелое у вас состояние. Вам придется лечь в стационар и пройти курс лечения.
Актуальность проблемы
По разным данным, частота развития ранней парапротезной инфекции после первичной замены крупных суставов составляет 0,3-0,5%, после ревизионной – 9%. Воспалительные процессы выявляют в течение первых трех недель после хирургического вмешательства.
Если говорить о частоте развития поздних инфекционных осложнений, то чаще всего они возникают в первые два года после эндопротезирования (1,63% пациентов). Реже (у 0,59% прооперированных) глубокие парапротезные инфекции развиваются в последующие 8 лет после операции.
Частота инфекционных осложнений на протяжении нескольких десятилетий остается неизменной. Однако заметно увеличилось общее количество артропластик, выросло и общее число осложнений. Поэтому становится все более актуальной их профилактика, ранняя диагностика и лечение.
Факт! Как показали научные исследования, риск развития инфекционных осложнений зависит от вида эндопротеза. Выяснилось, что в общей сумме имплантация отечественных моделей приводит к воспалению чаще (3-10% случаев), чем установка импортных (0,3-4,8%).
Что такое инфекция в области хирургического вмешательства
ИОХВ – это острое или хроническое воспаление, развивающееся в месте разреза или в области, которая подвергалась ятрогенному воздействию в ходе хирургического вмешательства. В 67% случаев инфекция затрагивает только зону операционного разреза, в 33% – распространяется на имплантированный сустав.
Факторы развития ИОХВ:
- длительность операции более 3 часов;
- технические трудности во время хирургического вмешательства;
- интраоперационная кровопотеря более 1 литра;
- нестабильность установленного эндопротеза;
- использование дополнительных синтетических и биологических материалов в ходе операции;
- наличие тяжелых хронических заболеваний.

Воспалительные процессы, которые не распространяются на прооперированный сустав, можно победить без ревизионного эндопротезирования. Если же инфекция затрагивает костную ткань, компоненты эндопротеза, остатки суставной капсулы или другие части коленного или тазобедренного сустава – лечить ее будет крайне тяжело. В этом случае больному скорее всего потребуется повторное эндопротезирование.
Существует ряд факторов, которые отягощают состояние пациента, замедляют выздоровление и ухудшают прогноз: снижение иммунитета, перенесенные операции, частое лечение антибиотиками. Стойкость обнаруженной микрофлоры к антибактериальным средствам, плохое кровообращение в области сустава, массивные гнойные очаги тоже осложняют терапию.
Виды парапротезной инфекции
В ортопедии и травматологии используют несколько классификаций ИОХВ. Систематизация и отнесение инфекции к конкретному виду помогает врачам оценить тяжесть состояния пациента. Классификация Coventry-Fitzgerald-Tsukayama самая распространенная.
Таблица 1. Типы глубокой парапротезной инфекции по Coventry-Fitzgerald-Tsukayama.
| Тип | Время развития | Тактика лечения | |
| I | Острая послеоперационная | 1-й месяц | Ревизия послеоперационной раны, удаление некротизированных тканей, при необходимости – замена некоторых частей эндопротеза при сохранении его основных компонентов. |
| II | Поздняя хроническая | От 1 месяца до 1 года | Обязательное ревизионное эндопротезирование. |
| III | Острая гематогенная | После 1 года | Вполне оправданной является попытка сохранить установленный протез. |
| IV | Положительные интраоперационные культуры | Бессимптомная бактериальная колонизация поверхности импланта | Консервативное лечение, заключающееся в парентеральной антибиотикотерапии на протяжении 6 недель. |
В классификации, созданной Новосибирским НИИТО, ИОХВ делят на ранние острые, поздние острые и хронические. Первые развиваются на протяжении трех месяцев после эндопротезирования, вторые – на 3-12 месяце, третьи – после 1 года. Инфекционные осложнения могут протекать в латентной, свищевой, флегмоноподобной или атипичной форме.
По распространенности инфекции бывают эпифасциальными (поверхностными) и субфасциальными (глубокими). Могут сопровождаться тотальной, бедренной или тибиальной нестабильностью.
Поверхностные и глубокие инфекции
Возникают в первый месяц после эндопротезирования. Характеризуются развитием воспаления в мягких тканях нижней конечности. Сам бедренный или коленный сустав остается интактным, то есть не вовлекается в патологический процесс. Причиной осложнения чаще всего является занесение в рану патогенных микроорганизмов во время хирургического вмешательства или в послеоперационном периоде.
- некроз кожных покровов;
- лигатурные свищи;
- расхождение краев раны;
- подкожная гематома.
- некроз парапротезных тканей;
- глубокие свищи;
- инфицированная субфасциальная гематома.
Факт! Незначительная болезненность, локальная припухлость, покраснение и гипертермия кожи в области шрама обычно указывают на поверхностную инфекцию, которая поддается лечению. Появление лихорадки, спонтанное расхождение швов и сильные боли в ноге позволяют заподозрить воспаление глубоких тканей. В этом случае прогноз менее благоприятный.
Инфекции протезированного сустава
При патологии воспаление распространяется на полости и оболочки прооперированного сустава, остатки синовиальной оболочки, кости в месте фиксации эндопротеза и прилегающие мягкие ткани. Причиной осложнения является колонизация поверхностей сустава патогенной микрофлорой. Бактерии могут попадать из внешней среды или заноситься гематогенным путем.
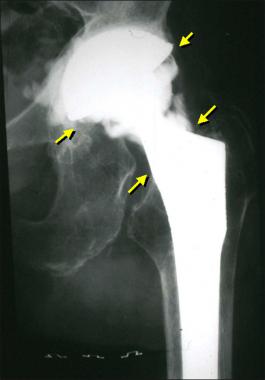
Так выглядит инфекция на рентгене.
Инфекции протезированного сустава самое грозное осложнение среди всех ИОХВ. Они не поддаются консервативной терапии, поэтому лечить их приходится хирургическим путем. Врачи заменяют эндопротез, однако иногда им все же удается сохранить его.
Существует три метода лечения инфекций протезированного сустава: ревизия раны без удаления импланта, ревизионное одноэтапное и двухэтапное эндопротезировение. Выбор методики зависит от состояния пациента, время манифестации инфекции, стабильности компонентов протеза и характера патогенной микрофлоры.
Методы диагностики ИОХВ
На наличие инфекционного процесса в области послеоперационной раны указывают гнойные выделения, боль, припухлость и локальное повышение температуры. Все эти симптомы появляются как при глубоких, так и при поверхностных инфекциях.
Рентгенологические исследования
Большую роль в дифференциальной диагностике свищевых форм инфекции играет рентгенофистулография. С ее помощью можно определить размер, форму и расположение свищей, выявить гнойные затеки и их связь с очагами костной деструкции. Это позволяет отличить поверхностные ИОХВ от глубоких.
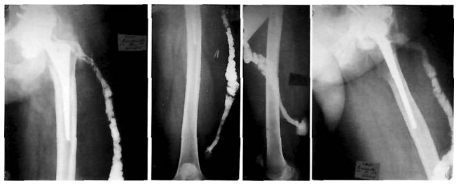
Фото: Рентгенофистулография, свищ в нижней трети бедра.
Для диагностики инфекции протезированного сустава чаще всего используют рентгенографию. Метод на дает 100% верных результатов, однако позволяет заподозрить патологию. На наличие парапротезной инфекции указывает внезапное появление периостальной реакции и остеолиза. Если эти признаки возникают внезапно, вскоре после успешно проведенной операции, – есть повод заподозрить неладное.
Любопытно! МРТ, УЗИ и радиоизотопное сканирование в диагностических целях используют редко из-за их низкой информативности. К примеру, установленный эндопротез создает помехи при магнитно-резонансной томографии, что делает изображение размытым и нечетким.
Лабораторные анализы
Сдача анализов помогает выявить острые и хронические воспалительные процессы в организме. Повышение показателей не является достоверным признаком ИОХВ. Для постановки диагноза нужно учитывать наличие определенных клинических симптомом, данных рентгенографии и других методов исследования.
Клинически значимые лабораторные показатели:
- Количество лейкоцитов. Имеет значение в диагностике острой парапротезной инфекции. Ярким признаком воспаления является повышение общего количества лейкоцитов и нейтрофилов, сдвиг лейкоцитарной формулы влево.
- СОЭ. Является неспецифическим показателем. Нормальная скорость оседания эритроцитов говорит об отсутствии воспалительных процессов, повышенная – об их наличии.
- С-реактивный белок. СРБ является белком острой фазы воспаления и высокочувствительным маркером ИОХВ для людей, которым выполнили эндопротезирование. При диагностике парапротезных инфекций нужно обращать внимание именно на этот показатель.
Микробиологические исследования
Бактериоскопическое и бактериологическое исследования позволяют выявить и идентифицировать возбудителя инфекции, а также определить его чувствительность к антибиотикам. Количественные исследования дают возможность установить число микробных тел в гнойном отделяемом.
Для исследования могут использоваться такие материалы:
- отделяемое из раны;
- образцы ткани;
- жидкость из суставной полости;
- протезный материал.
При имплант-ассоциированной инфекции выявить бактерии в биологических жидкостях и тканях практически невозможно. Патогенные микроорганизмы обнаруживают на самих поверхностях эндопротезов. Они покрывают импланты в виде адгезивной пленки.
Факт! Кроме бактериологического исследования для диагностики могут использовать ПЦР – полимеразную цепную реакцию. Метод имеет высокую чувствительность, но низкую специфичность. Из-за этого он нередко дает ложноположительные результаты.
Лечение
Прежде чем решить, как бороться с инфекцией, врачи тщательно обследуют пациента. Лишь установив диагноз и определив чувствительность патогенной микрофлоры к антибиотикам, они принимают окончательное решение.
Таблица 2. Методы лечения парапротезных инфекций:
| Метод | Показания | Результаты |
| Санация раны с сохранением эндопротеза | Проводится в том случае, когда ИОХВ возникла в первые 3 месяца после операции. Сохранить эндопротез можно лишь при отсутствии гнойных затеков и тяжелых сопутствующих заболеваний. При этом имплант должен быть стабильным, а микрофлора – высокочувствительной к антибиотикам. | Является наименее травматичным методом лечения. По разным данным, эффективность хирургической санации составляет 18-83%. |
| Ревизионное (повторное) эндопротезирование | Одномоментная или двухмоментная замена импланта выполняется в том случае, когда сохранить сустав не представляется возможным. Подобная ситуация наблюдается при нестабильности компонентов эндопротеза, позднем развитии инфекции, низкой чувствительности микрофлоры к антибиотикам, наличии тяжелых соматических заболеваний. | Позволяет полностью справиться с проблемой в 73-94% случаев. К сожалению, в ходе лечения больному приходится полностью менять установленный эндопротез. |
| Артродез с чрезкостным остеосинтезом | Глубокая рецидивирующая парапротезная инфекция, нечувствительная к антибиотикам микрофлора, наличие тяжелой сопутствующей патологии. | В 85% случаев позволяет устранить воспалительный процесс и восстановить опороспособность нижней конечности. |
| Экзартикуляция в тазобедренном суставе | Хроническое рецидивирующее воспаление, угрожающее жизни больного, или полная потеря функции нижней конечности. | Человек безвозвратно теряет ногу. Отсекают ее на уровне тазобедренного сустава. |
Имплант-сохраняющая тактика
Ее главная цель – устранение инфекционного процесса при одновременном сохранении эндопротеза. Больному проводят хирургическую обработку раны, в ходе которой удаляют гной и некротизированные ткани. При вовлечении в патологический процесс самого сустава выполняют артроскопический дебридмент. Больному назначают массивную антибактериальную терапию.
Любопытно! Научные исследования доказали эффективность безоперационного лечения ранних глубоких инфекций. Как выяснилось, комбинация антибиотиков и ферментных препаратов помогает ликвидировать воспаление за 5-7 дней.
Ревизионные операции
Выполняются в тех случаях, когда врачам не удается сохранить сустав. Хирурги полностью удаляют эндопротез, а на его место ставят новый. Риск повторного развития инфекции после ревизионного эндопротезирования выше, чем после первичного.


https://cyberleninka.ru/article/v/lokalnaya-antibiotikoterapiya-pri-infektsii-oblasti-endoproteza-sustava
https://cyberleninka.ru/article/v/revizionnoe-endoprotezirovanie-tazobedrennogo-sustava-pri-glubokoy-infektsii
https://cyberleninka.ru/article/v/otsenka-adgezivnoy-aktivnosti-bakteriy-vydelennyh-u-patsientov-s-infitsirovannymi-endoprotezami-krupnyh-sustavov
https://cyberleninka.ru/article/v/metod-dvuhetapnoy-revizii-pri-glubokoy-paraproteznoy-infektsii-endoproteza-kolennogo-sustava
Добавить комментарий Отменить ответ
03/12/2018 в 8:44 дп
здравствуйте, заменили тазобедренный сустав, 3 года назад, 2 раза уже чистили , потому что открываеться свищ, гноиться, думали из-за болта, в том году убрали болт, но все равно не приживаеться, ищу что делать? 2 недели назад опять пошло воспалениение, сделали надрез, сказали что наверное гиматома на шве, но черезе несколько дней пошел гной.
Artusmed — Консультант :
03/12/2018 в 10:02 дп
Здравствуйте! Нужно обследоваться, определять возбудителя инфекции и лечиться.
Татьяна :
05/07/2019 в 6:07 пп
Мне заменили оба сустава в 2007 и в 2008 годах, через 10 лет первый выскочил и раздуло весь шов. Удалили только когда полился гной по всему шву. Хожу на костылях по квартире,нога не болит, но через год открылся свищ и уже год выходит зелёный гной , пятно с рубль ежедневно. Ставить новый боюсь.Я мучилась все 10 лет на уколах,была температура, СОЭ-40. Но врачи говорили всё нормально.А сейчас температуры нет, ничего не болит.Только ограничена в движении, немеют руки.
Artusmed — Консультант :
19/10/2018 в 11:16 дп
сделали операцию по замене сустава в Ростове на Дону Россия. Занесли инфекцию, рана не заживает (в больнице тетя пролежала 4 месяца) Сделали повторную операцию заменив вкладыши. То же самое, рана хлюпает, держится температура. Что посоветуете??
Часто возникает проблема, когда мокнет шов после операции, что делать многие не знают. Если начался воспалительный процесс и появились такого рода симптомы, то необходимо сразу же принимать меры, так как такие инфекции замедляют или совсем останавливают заживление и вызывают иногда тяжелые осложнения.

Кроме того, эта проблема доставляет не только физические неудобства, но и ухудшает психическое состояние. В мероприятия по уходу за швами входит не только их обработка обеззараживающими средствами, но и диета, и правильная физическая нагрузка. Главной задачей является ускорение заживления и предотвращение инфекции. Для начала разберемся, почему происходит нагноение шва.
Причины воспаления шва
Воспаление швов после операции может начаться по нескольким причинам:

- Проникновение в раны инфекции во время операции или уже после ее завершения.
- Травмы подкожно-жировой ткани и появившиеся в результате этого гематомы и некроз.
- Плохо обеспеченный дренаж.
- Низкое качество материалов, которые использовались при наложении швов.
- Сниженный иммунитет и его ослабление из-за операции.
Кроме перечисленных причин воспаление швов может возникнуть из-за неквалифицированной работы хирургов или неправильных действий самого пациента.
Возбудителями обычно являются синегнойная палочка и стафилококк. Попадание инфекции бывает прямым и косвенным. В первом случае микроорганизмы попадают вместе с инструментами и материалами, которые не прошли достаточной обработки. Во втором случае инфицирование происходит из другого очага инфекции, которую переносит кровь, например, из больного зуба.
Симптомы воспаления шва
Увидеть, что шов воспалился, можно уже на третьи сутки после его наложения. Если мокнут швы после операции, что делать, может сказать только врач. При этом отмечаются:

- покраснение кожи;
- отечность тканей вокруг шва;
- повышение температуры;
- нагноение;
- боли в области наложения;
- кровотечение.
- общая реакция:
- лихорадка;
- озноб;
- мигрень;
- высокая частота сердечных сокращений;
- повышение АД.
Если эти симптомы начали проявляться, то можно ставить диагноз — воспаление швов. Чтобы снять нагноение необходимо принять меры по лечению возникшего осложнения.
Механизм заживления шва
- Образуется соединительная ткань с фибробластами. Это такие клетки, благодаря которым ускоряется восстановление и ликвидируется дефект тканей.
- Происходит формирование эпителия на ране, который препятствует проникновению патогенных микроорганизмов.
- Стяжение ткани: рана сокращается и закрывается.
 На процесс заживления влияют многие факторы:
На процесс заживления влияют многие факторы:
- Возраст. В молодом возрасте восстановление происходит быстрее и намного легче, а вероятность осложнений меньше. Это связано с иммунитетом организма и его ресурсами.
- Весовой фактор. Рана будет заживать гораздо медленнее у полных, или худых людей.
- Питание. От количества поступающих с пищей веществ будет зависеть восстановление. После операций человеку нужны белки в качестве строительного материала, витамины и микроэлементы.
- Водный баланс. Обезвоживание негативно влияет на работу почек и сердца, замедляя заживление.
- Слабый иммунитет может привести к осложнениям: нагноение, различные выделения, раздражение кожи и ее покраснение.
- Наличие хронических заболеваний. Особенно влияют заболевания эндокринного характера, сосудов и опухоли.
- Работа кровеносной системы.
- Ограничение доступа кислорода. Под его воздействием в ране быстрее происходят процессы восстановления.
- Противовоспалительные средства замедляют восстановление.
Лечение воспаления послеоперационных швов
Пока пациент находится в больнице, в течение первых пяти дней за швами будет ухаживать медицинская сестра. Уход заключается в смене повязки, обработке швов и, если необходимо, установке дренажа. После выписки из больницы ухаживать за ними уже нужно самостоятельно. Для этого нужны: перекись водорода, зеленка, бинты стерильные, вата, ватные диски и палочки. Если мокнут швы после операции, что делать, рассмотрим поэтапно.

- Ежедневная обработка. Иногда она нужна несколько раз в день. Особенное внимание нужно уделить обработке после приема душа. При мытье нельзя задевать шов мочалкой. После душа нужно промокнуть шов тампоном из бинта. Перекись водорода можно лить тонкой струей прямо на рубец, а затем на шов нанести зеленку.
- После этого сделать стерильную повязку.
- Обработки проводить до тех пор, пока рубец полностью не заживет. Иногда даже через три недели он мокнет, кровоточит и выделяется сукровица. Нитки убирают примерно через 1-2 недели. После этого необходимо еще некоторое время обрабатывать швы. Иногда врачи разрешают не перевязывать шов. Если повязку необходимо делать, то перед обработкой старую повязку нужно аккуратно снять, так как шов мокнет, и бинт прилипает к ране.
Все, кто сталкивался с этой проблемой, задаются вопросом, что делать, если мокнут швы. Если шов воспалился, то наблюдается покраснение места наложения, раздражение. Происходит это из-за активного заживления.
Но если появились явные признаки осложнения, то первое что нужно предпринять — это пойти к врачу, который проведет манипуляции для прекращения развития инфекции.
Он подберет адекватное лечение, направленное не только на то, чтобы прекратить нагноение, но и повысить иммунитет для скорейшего заживления раны. При необходимости он снимет швы, выполнит промывание раны антисептическим раствором и установит дренаж, чтобы вышли гнойные выделения, и в дальнейшем шов не мок. При необходимости врач выпишет антибиотики и иммуностимулирующие препараты, так как осложнения чаще всего возникают у людей с ослабленным иммунитетом. В качестве дополнительных методов могут быть применены мази, растворы, витамины, противовоспалительные средства и даже средства народной медицины.
Фитотерапия в борьбе с осложнениями послеоперационных швов
 Изучением пользы лекарственных растений и составлением сборов занимался еще Н. И Пирогов в военном госпитале. Современная медицина уже давно научно подтвердила лекарственные действия народных рецептов. Фитотерапию лучше использовать как вспомогательное лечение, которое проводится при взаимодействии с основными методиками. Суть фитотерапии заключается в подборе оптимального сочетания лекарственных растений, действие которых направлено на ликвидацию одного симптома. По этому принципу формируют например, грудные сборы, почечные чаи, противовоспалительные сборы и так далее. Лечение травами и сборами — это все-таки не панацея, тем более при таких воспалительных процессах. Сама по себе такая методика малоэффективна, но в сочетании с традиционной медициной может стать хорошим подспорьем и ускорить восстановление. Например, фитомазь можно применять, если старый шов вдруг воспалился, что тоже бывает нередко. Растения, используемые в качестве дополнительных лекарственных средств для заживания швов имеют ряд полезных свойств:
Изучением пользы лекарственных растений и составлением сборов занимался еще Н. И Пирогов в военном госпитале. Современная медицина уже давно научно подтвердила лекарственные действия народных рецептов. Фитотерапию лучше использовать как вспомогательное лечение, которое проводится при взаимодействии с основными методиками. Суть фитотерапии заключается в подборе оптимального сочетания лекарственных растений, действие которых направлено на ликвидацию одного симптома. По этому принципу формируют например, грудные сборы, почечные чаи, противовоспалительные сборы и так далее. Лечение травами и сборами — это все-таки не панацея, тем более при таких воспалительных процессах. Сама по себе такая методика малоэффективна, но в сочетании с традиционной медициной может стать хорошим подспорьем и ускорить восстановление. Например, фитомазь можно применять, если старый шов вдруг воспалился, что тоже бывает нередко. Растения, используемые в качестве дополнительных лекарственных средств для заживания швов имеют ряд полезных свойств:
- противовоспалительное;
- обезболивающее;
- противомикробное;
- ускоряющее регенерацию;
- повышающее функции печени.
Методика фитотерапии в данном случае заключается в приеме сборов внутрь (настои, экстракты) и для местного применения (мази).
Цели данного лечения заключаются в следующем:
- улучшение состояния внутренней среды организма и работы выделительной системы, ослабление интоксикации;
- нормализация пищеварения и предупреждение негативных влияний лекарств;
- нормализация иммунитета;
- обработка послеоперационных швов.
 Такую терапию вполне может назначить лечащий врач. Если рубец загноился, то особенности профессионального подбора таких средств заключаются в том, что композиции подбираются индивидуально, учитывается диагноз и персональные особенности пациента, специалист определяет длительность курса, фитооздоровление хорошо подходит к другим методам лечения и реабилитации и определяет комплексный подход для восстановления больного.
Такую терапию вполне может назначить лечащий врач. Если рубец загноился, то особенности профессионального подбора таких средств заключаются в том, что композиции подбираются индивидуально, учитывается диагноз и персональные особенности пациента, специалист определяет длительность курса, фитооздоровление хорошо подходит к другим методам лечения и реабилитации и определяет комплексный подход для восстановления больного.
Можно ее применять, если гноится старый рубец, такое тоже иногда бывает. Происходит это из-за снижения иммунитета или повреждения рубца. Если старые рубцы чешутся, то можно делать аппликации, которые снимут эти симптомы.
Профилактика нагноения швов
При своевременном проведении лечебных мероприятий в 95% случаев можно добиться быстрого и полного прекращения инфекции. Важно своевременно провести дренирование раны сменить антибиотик. При неблагоприятном течении последствия могут быть очень тяжелыми. Есть вероятность развития гангрены или сепсиса.
Кроме того, профилактика нагноения послеоперационного шва должна предусматривать соблюдение ряда асептических и антисептических правил. Они заключаются в подготовке пациента перед операцией и уходе за ним после нее. Подготовка к операции предполагает выявление инфекций в организме и избавление от них. То есть вылечить все имеющиеся заболевания, провести санацию ротовой полости. После операции надо строго следить за соблюдением гигиены, правильно проводить антисептическую обработку и при первых же симптомах воспаления предпринять меры по его ликвидации.
Для того чтобы швы быстрее заживали, соблюдайте все правила, не поднимайте тяжести во избежание расхождения шва, не снимайте образующуюся корочку, полноценно питайтесь и поднимайте уровень иммунитета. Только тогда удастся значительно снизить риск возникновения осложнений. Вот почему так важно соблюдать все рекомендации.





